在宅医療に関わる薬局なら
理解しておきたい「在宅緩和ケア」
ー「在宅緩和ケアは何のためか」そのなかで
「調剤薬局は何ができるか」を考えるー
在宅医療でもより丁寧な対応を求められる「在宅緩和ケア」
自信をもって準備できていますか?
2022年11月30日公開
地域に根付いた調剤薬局になるため、患者さんの健康管理の一端を担う薬剤師として在宅医療への参画は今や切り離せないものになってきています。さらに、地域支援体制加算など、国も薬局・薬剤師が地域医療に積極的に参加するよう促しています。在宅医療への関わりが深くなるほど薬剤師の参画が重要になるのが「緩和ケア」です。少し前までは、最期を病院で迎えられる方が大半でした。 しかし最近では環境が整ってきたこともあり、最期を自宅で過ごすという選択肢が選べるようになってきました。その実現のための在宅医療では、薬剤師の活躍も重要です。なぜなら、「在宅緩和ケア」には専門的薬剤の知識や多職種連携が重要だからです。こうした状況下で、地域に根付いた調剤薬局として、どのように「緩和ケア」と向き合っていくべきなのでしょうか?
「在宅緩和ケア」を要する患者さん向けの訪問薬剤管理指導について考えてみたいと思います。
第1回:「在宅緩和ケアは何のためか」そのなかで「調剤薬局は何ができるか」を考える
第2回:「24時間対応」を可能にするコンフォートセット
※限定公開中<先読みはこちら>
第3回:オピオイドの使い分けと、在庫しておきたい薬
※近日公開予定
第4回:その他緩和ケアで使用する薬剤で在庫してもらいたい薬
※近日公開予定

「在宅緩和ケアは何のためか」そのなかで「調剤薬局は何ができるか」を考える
世界でもまれに見る超高齢化社会(65歳以上の人口の割合が全人口の21%を占めている社会)である日本では、近年、「終活」という言葉がニュースでも取り上げられるなど、人生の最期をどこで、どのように過ごすのかということに対して選択肢が増加しています。さらに、国民皆保険制度の危機ともいわれるように、医療費が国家予算を圧迫していることから解決策の一つとして進められている地域医療構想など様々な理由で「在宅緩和ケア」の需要と重要性が高まってきています。
「在宅緩和ケア」の目的はそもそもなにか?
①国が目指す体制変化に適応するため
地域医療構想で病床数の削減が見込まれる中、自宅で最後まで過ごすという流れが求められているのは言うまでもありません。その理由の一つは、逼迫する医療費の削減です。調剤報酬を左右する、財務省・厚労省も、この流れに沿って動いていくため、在宅緩和ケアに貢献している薬局(地域連携薬局もその一つ)を存続させていこうとする大きな流れは変わらないと思います。このために、薬局経営を考えれば「在宅緩和ケア」に対応できることは重要なポイントの一つになりそうです。
②ご本人の希望を叶えるため
しかしながら国の目指す体制づくりや薬局経営と同等以上に、大切なことがあると思います。
それは、癌のような命に関わる病気と長い時間戦い、心も身体も傷付きながらも、元気な今だけでも、もしくは最後くらいは住み慣れた自分の家でできるだけ(仮にたった数日だとしても)過ごしたいというご本人の希望を叶えることです。自分の家族がそうなった時のことを想像してみてください。
介護保険でも「住み慣れたまちで最後まで」という理想が掲げられ、実際にそれを希望する方々は多くいらっしゃいます。ただ、内心そう思っていても、実際には患者さん本人を取り巻く「介護力」や漠然とした不安感などが課題となって、自宅退院できなかったり、療養病院や自宅から遠く離れた高齢者施設へ転居したりするケースが少なくありません。
それ以外にも下記のような理由で自宅生活を諦めざるを得ないケースがあり得ます。
たとえば、要求される医療・介護度のレベルが高く(頻回の深夜対応、高度な苦痛緩和、神経難病の手厚い見守り体制維持など)その一方で訪問看護、訪問診療、訪問薬剤、訪問介護など、在宅での生活維持のために最低限必要なリソースが地域に揃わない、といった具合です。
薬局経営者としては、きちんとした「在宅緩和ケア」に対応可能な薬局が地域に無いために「住み慣れたまちで最後まで」を諦めた・・・と言われないようにしたいものです。
とは言っても、きちんとした「在宅緩和ケア」の体制を調剤薬局が整えること自体がそう簡単ではないことは薬局経営者なら誰でも感じていることです。では薬局薬剤師としては、具体的にどう貢献することが可能でしょうか?
薬局に求められる「24時間対応」
薬局が「在宅」で貢献しようという際に課題となりやすいのが「24時間対応」です。常勤薬剤師が1、2名の小さな薬局(おそらく全国で最も多い)が、土日も含めて迅速な24時間対応を常時提供することは現実的にはかなり難しいものの、これをクリアしないと経営維持に必要な地域支援体制加算を算定することが難しいです。ですから、あえて小規模な薬局でもどうすれば無理なく地域の終末期患者さんを支えられるか?を軸に考えてみる必要があります。
薬局における「24時間対応」に求められる中身
「24時間対応」すなわち急な求めに応じて発生する臨時処方は、日勤帯、夜間帯の大きく2つに大別できます。そのうち日勤帯は薬局通常業務のために複数のスタッフがいるためなんとか対応できる可能性がありますが、夜間帯については一人の電話待機者が単独で動かねばならないことが多く、時には迅速な対応が難しいことが予想されます。一つの方法として、予想できる病態に対してはあらかじめ準備を整え、結果的に夜間帯の臨時処方が減るような仕組みが患者さんにとっても医療従事者にとっても望ましいと考えます。
夜間帯に臨時処方依頼が来るとしたら、最も多いのは経験上このパターンです。
・発熱に対して解熱剤を処方したい
・翌日、翌週まで我慢できない痛み(またはその他苦痛)に対しての鎮痛剤などの処方したい
また、少ないながら重要な状況として
・内服できないが急遽オピオイドや鎮静剤を開始したい など
これらの状況にいずれも応えることができていれば、ある程度質が担保された「24時間対応」に一歩近づいていると考えて良いでしょう。
「24時間対応」の意味を考える
薬局が「24時間対応」する本来の目的は、患者さんの急な発熱や疼痛に対し、我慢してもらうのではなく、その辛さを取り除くための医薬品をなるべく速く患者さんの手元にお届けし、服用の不安を取り除き、服薬管理をすることです。結果的に夜間帯の臨時処方に対応することになるのですが、実際に24時間仕事をしなさいという意味ではなく、先ほどもお伝えしたように、予想できる病態に対してはあらかじめ準備を整え、結果的に夜間帯の臨時処方が減るような仕組みが整っていることが大切で、その方法は様々です。
「在宅緩和ケア」に貢献するための「24時間対応」ができる薬局とは
ここまでの話をまとめると、をさらに訪問薬剤管理指導をさらに一歩踏み込んで地域に貢献する薬局としては、開局時間以外つまり、早朝・深夜、休日の依頼にも応えられる準備を備えた「24時間対応」ができる必要があります。ただ、24時間・365日開局しておきましょうということではもちろんありません。緊急かつ重要度の高い依頼を予想し、すぐに応じるための備えをしておくことが重要ということです。
結論を申し上げると、俗に「コンフォートセット」と呼ばれる、もしもの時のためのお薬セットを、患者さん宅にあらかじめ処方・配備しておくのが大変有効だと考えます。
第2回:「24時間対応」を可能にするコンフォートセット
次回は、この「コンフォートセット」とはどのようなものか、どのように準備をすることができるのかをお話ししたいと思います。「在宅緩和ケア」の患者さん・医療者双方の安心を支える「コンフォートセット」とは。
※第2回:「24時間対応」を可能にするコンフォートセットは2023年1月公開予定です。
執筆者プロフィール

村野 賢一郎
株式会社グリーンファーマシー 代表取締役
在宅医療専門医(日本在宅医療連合学会)
麻酔科認定医(日本麻酔科学会)
薬局経営者のほか、東京都内で最も高齢者割合が多い北区を中心に、在宅緩和ケア常勤医師として癌終末期(非がんも含む)の方々を対象に数年間の経験を積んだのち、世田谷区、調布市、三鷹市などで10年以上在宅医療に関わる。関連する資格としては、日本在宅医療連合学会認定専門医など。2022年には東北大学病院緩和医療科に所属し、現在標準的とされる緩和医療について集中的なトレーニングを受けている。
増える在宅業務も『CARADA 電子薬歴 Solamichi』なら安心サポート
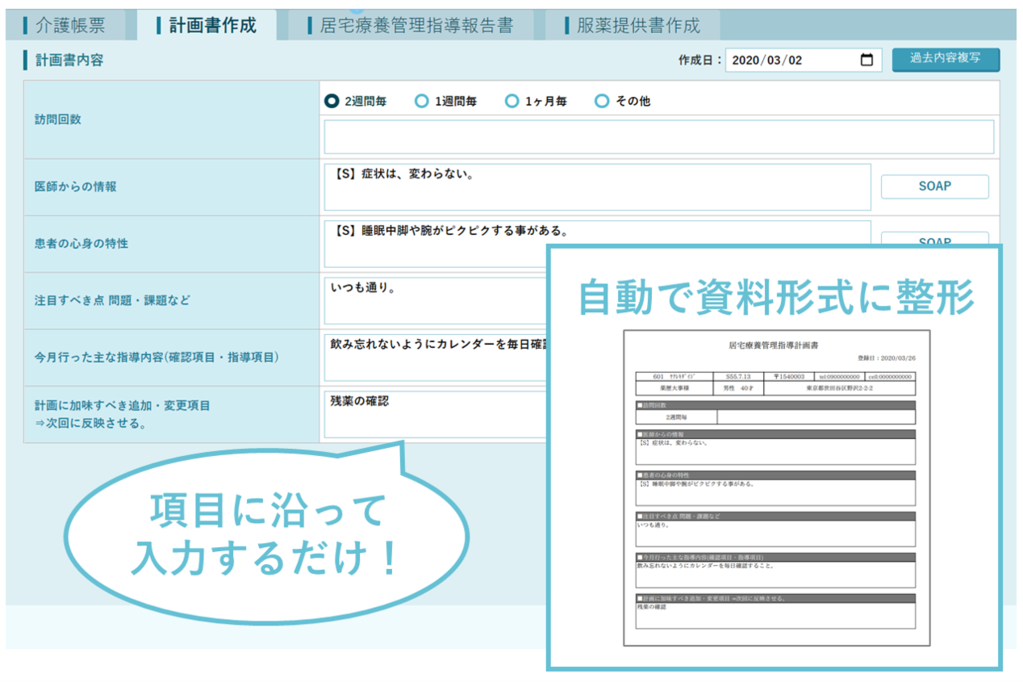
『CARADA 電子薬歴 Solamichi』で作成する計画書・報告書
『CARADA 電子薬歴 Solamichi』の介護計画書や報告書の作成機能を使えば、居宅療養管理指導時に必要となる計画書や報告書を短時間で簡単に作成することができます。作成画面にて必要な情報を入力し、印刷ボタンを押すだけで、そのまま医師やケアマネージャーに提出できるフォーマットで出力できます。
お客様からの声

在宅訪問をきっかけに『CARADA 電子薬歴』に切り替え。
患者さんや医師とのコミュニケーションを大切に、在宅業務でより効果的な薬学的側面からの支援を実現。往診同行でも情報がすぐに確認できるクラウド型の電子薬歴が必須。書類管理などの在宅業務を効率化して、薬剤師としての成長とやりがいを実感。
うさぎ薬局(沖縄県)
薬歴についてお悩みの方は、お気軽にご相談ください
『CARADA 電子薬歴 Solamichi』の機能や導入メリットが3分で分かる!
資料請求はこちらから!
お気軽にお問い合わせください!
オンラインでのデモも実施可能です
導入事例と合わせて
弊社システムの強みや導入メリットをご紹介



