在宅患者が増えない薬局の共通点―書類業務が拡大を妨げる理由―
在宅訪問は「始めること」より「続けて増やすこと」が難しい。患者が増えるほど書類業務が増えていく現実と、その課題を踏まえ、在宅を継続・拡大するために仕組み化がなぜ必要なのかを解説します。
2026年4月1日公開
「在宅を始めたのに、なかなか患者さんが増えない」「増やしたいけれど、今の体制で受け続けられる自信がない」——在宅訪問に取り組む薬局経営者から、こうした声をよく聞きます。
在宅訪問の難しさは、始めることよりも「続けて増やすこと」にあります。そしてその壁のひとつが、患者数が増えるほど積み重なっていく、書類・報告書の業務です。
本記事では、在宅訪問で制度上必要になる書類の種類を整理したうえで、書類業務が増えることで何が起きるのか、そして在宅を継続・拡大していくために仕組み化が欠かせない理由を解説します。
1. 薬局の在宅訪問で必要な書類とは?
在宅訪問で薬局が算定できる報酬には、大きく「介護保険」と「医療保険」の2種類があります。いずれも、訪問して指導を行うだけでなく、書類を作成・提出することが求められています。

1-1. 在宅訪問で必要になる主な書類
在宅訪問に伴う報酬(介護保険・医療保険)を算定するにあたって、薬局はさまざまな書類を作成・提出する必要があります。以下に、主な書類の例を示します。
- 契約書、重要事項説明書居宅療養管理指導(介護保険)のサービスを開始する前に、事業者が利用者または家族に対して交付・説明し、同意を得る書類。サービスの内容や費用負担などを明記します。
- 薬学的管理指導計画書処方医から提供された情報に基づき、薬剤の管理方法、実施すべき指導の内容、訪問回数・間隔などを記載した計画書。必要に応じて医療関係職種との間で情報を共有しながら、利用者の心身の特性や処方薬剤を踏まえ策定します。
- 医師等への報告書訪問時に実施した薬学的管理や服薬指導の内容、利用者の服薬状況や状態変化などをまとめた報告書。主治医や担当ケアマネジャー等の関係職種と情報を共有します。
1-2. 書類は「提出すれば終わり」ではない
これらの書類は、一度作成して終わりではありません。訪問を続けるかぎり、定期的に更新・追記・提出が発生し続けます。また、医師やケアマネジャーなどへの提出先管理、提出タイミングの管理も必要です。
在宅訪問における書類業務は、算定のための義務であると同時に、多職種と情報を共有するための重要な役割を担っています。
2. 在宅患者が増えるほど、書類業務も比例して増える
制度上の書類は、1人の患者さんに対して複数種類が発生し、訪問のたびに積み重なります。
患者さんが2〜3人のうちは、書類の量も限られています。ところが、5人・8人・10人と増えていくにつれて、状況は大きく変わります。
- 毎月提出が必要な報告書の数が増える
- 提出先(ケアマネジャー・医師)の数も増え、管理が複雑になる
- 状態変化があった患者の計画書を更新する作業も重なる
- 新患受け入れのたびに、訪問開始前の契約書類の準備が発生する
これらの書類業務は、訪問業務そのもの(移動・患者対応・薬歴記載など)に加えて発生します。外来の調剤業務と並行しながら対応する必要があるため、件数が増えるほど薬剤師の業務負担は大きくなります。
3. 仕組みなしで在宅患者を増やすと起きる3つの問題
書類業務に対する仕組みがないまま在宅患者数を増やしていくと、現場では次のような状況が起きてきます。

3-1. 薬剤師の時間が書類業務に圧迫される
報告書の作成をWordや手書きで1件ずつ対応している場合、1件あたりの作業が積み重なります。月末に複数件の報告書提出が重なると、通常の調剤業務と書類業務の両立が難しくなり、残業や業務の持ち越しが常態化していきます。
3-2. 本来集中すべきことに時間を使えなくなる
在宅対応を継続・拡大していくために本当に大切なのは、書類をこなすことではありません。
- ケアマネジャーや医師との関係を深め、信頼を積み重ねること
- 患者の状態変化を丁寧に把握し、適切な薬学的管理を続けること
- 次の患者を受け入れるための準備や社内体制の整備
書類業務に時間が奪われると、これらに充てられる時間が削られていきます。「やらなければならない書類」に追われる状態では、在宅の質を維持しながら件数を増やしていくことは難しくなります。
3-3. 「これ以上増やせない」という状況が生まれる
書類業務の負担が積み重なると、新しい在宅患者の依頼を受けることへのためらいが生まれます。「今の状態でもう1件受けたら書類が回らない」という判断が、在宅拡大のブレーキになっていくのです。
意欲があっても、体制が追いつかなければ在宅患者数を増やすことはできません。在宅訪問を「続けられる」「増やせる」状態に保つには、書類業務を仕組みとして回すことが不可欠です。
4. まとめ:在宅を継続・拡大するカギは「仕組み化」にある
在宅訪問に伴う書類業務は、制度上の義務として避けることができません。そして患者数が増えるほど、その業務量も比例して増えていきます。
仕組みがないまま件数を増やし続けると、薬剤師の時間が書類業務に圧迫され、本来集中すべき患者対応や多職種連携に使える時間が減っていきます。これが「在宅を増やし続けられない」薬局に共通する構造です。
在宅を継続・拡大できる薬局は、書類業務を「頑張ってこなすもの」ではなく「仕組みとして回るもの」にしています。
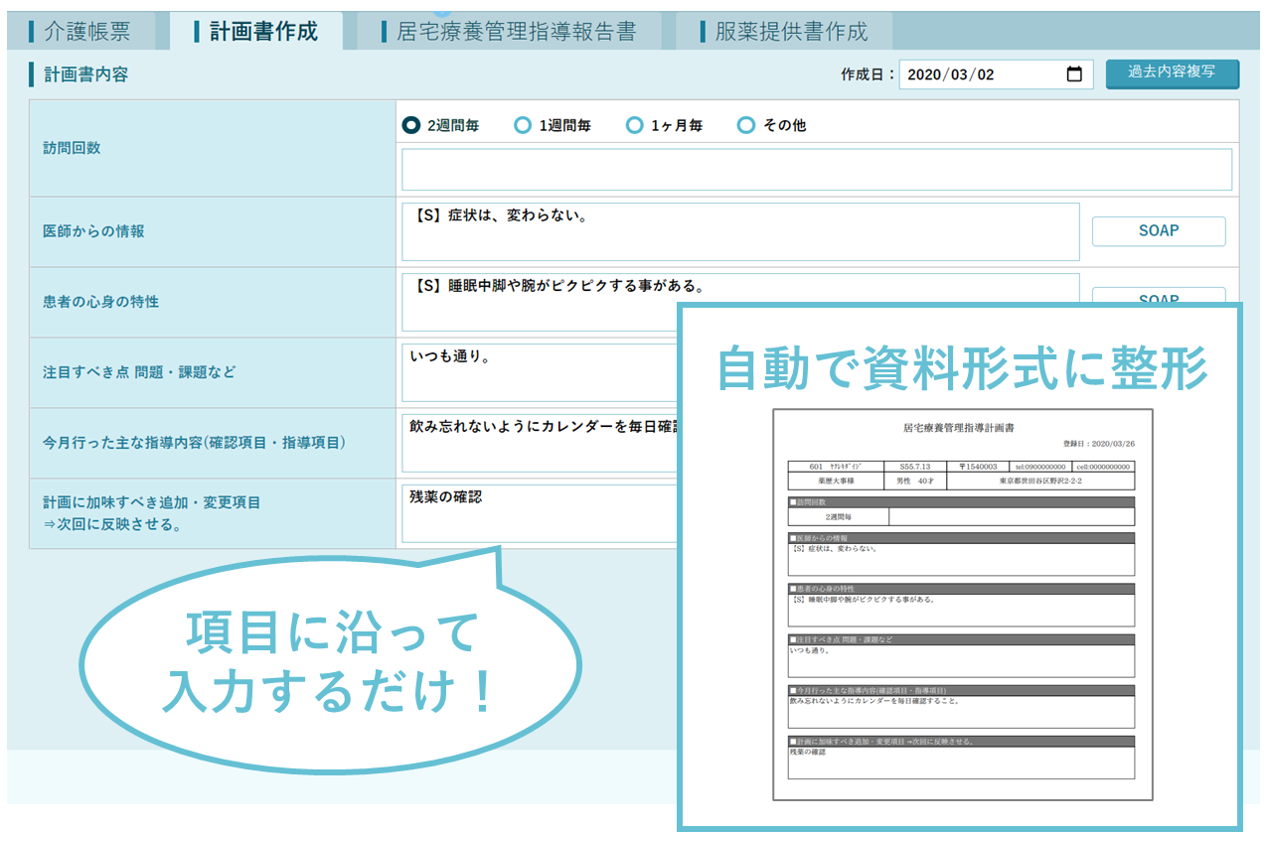
『CARADA 電子薬歴 Solamichi』には、在宅訪問に必要な報告書作成をサポートする機能が備わっています。書類業務の仕組み化を検討している方は、ぜひ一度ご確認ください。
この記事の筆者

大学卒業後、薬剤師として薬局に8年間勤務。管理薬剤師として現場のマネジメントも経験する。その後、地方自治体へ転職し、公務員薬剤師として薬事行政業務に携わる。
現在は薬剤師ライターとして、薬局業務に関する情報をお届けしています。薬局での現場経験と、行政側から薬局を見てきた経験という二つの視点を活かし、制度解説から経営改善、さらには日々の業務効率化やスキルアップまで、薬局の実務に直結する情報をわかりやすく伝えることを大切にしています。














