在宅医療における
薬剤師の役割
ー在宅患者訪問薬剤管理指導の現状ー
在宅医療における薬剤師の役割である「在宅患者訪問薬剤管理指導」について考えていきましょう。
2022年5月11日公開
近年、調剤薬局を取り巻く環境、求められる役割は大きく変わっています。地域医療への貢献は、その最たるものでしょう。国も、地域支援体制加算などの施策によって、調剤薬局に対して地域医療に積極的に参加するよう促しています。一方で、調剤薬局側は体制作りなどの問題から必ずしも積極的に受け入れているわけではないという現状があります。なぜ、そのような事態に陥っているのか、在宅医療の現場をよく知る医師と薬剤師の対談から、現状の課題を浮き彫りにするとともに、今後薬局と薬剤師が地域医療にどうかかわっていくべきかを探っていきます。

在宅患者訪問薬剤管理指導の現状
今回は「在宅患者訪問薬剤管理指導の現状」をテーマに、いま現場で何が起きているのかを明らかにしたいと考えています。村野賢一郎さんに司会進行いただきながら、ゲストに迎えた坪田留央依さんともども忌憚のないご意見を伺いたいと思っています。
はじめに、おふたかたのプロフィールから紹介させていただきます。
村野さんは在宅医療専門医として在宅医療や終末期医療に携わるかたわら、調剤薬局を経営する株式会社グリーンファーマシーの代表取締役も務められています。一方、坪田さんは薬局事業や介護事業等を行う株式会社バンブーで、薬剤師であり薬局事業部長として特に在宅医療における在宅患者訪問薬剤管理指導を中心にした薬局運営でご活躍されています。おふたりは旧知の間柄だそうですね。
村野 はい。私が経営に関わっている薬局でも在宅患者訪問薬剤管理指導を行っているのですが、効率化などのノウハウは確立されていない状況で、坪田さんにはアドバイスをいただくなど、助けてもらっています。
―― では、ここからは在宅患者訪問薬剤管理指導(以下、在宅訪問)の現状、そして調剤薬局の抱える諸問題について語っていただきたいと思います。よろしくお願いします。
村野 はじめに坪田さんにお聞きしたいことは、どうすれば新規に在宅訪問の患者さん、とりわけ個人宅の例を獲得できるのかということです。というのも、2022年の調剤報酬改定では、個人宅向けの在宅訪問によって、基本調剤料1以外を算定する調剤薬局でも地域支援体制加算が取りやすくなったからです。もっと積極的に在宅訪問をしなさいというメッセージともいえるわけで、調剤薬局としては長期的視点に立てば、無視することができません。
坪田 うちの会社という限られた話ではなく一般例としてお話しますね。個人宅に関しては、外来の延長という位置づけで始められます。たとえば介護認定を持っている方が外来に来られているケース。ご自分で薬局に薬を受け取りに来られているということは、現状としては、ご自分でクリニックにも行かれているのでしょう。しかし、その状況がいつまでも続くとは限りません。「介護保険のことでお困りになっていることはありませんか」、「ケアマネージャーさんはいらっしゃいますか」などとお声がけすることで良好な関係性を作っておくことで、在宅医療に移行したときにそのまま引き継げます。どの薬局でもすぐに始められることです。
村野 とはいえ、現場の薬剤師全員がそのようなお声がけをできるかといえば、そうではありませんよね。
坪田 その通りです。薬剤師の資格があれば安定収入を得られるという旧来の価値観にあぐらをかいて、営業的な活動は自分の仕事ではないと考える人は少なくありません。「患者さんのためになることを」という薬局としての大義名分は、その通りでしょう。しかし、事業である以上、事業継続のためには利益が必要なのもまた当然のことです。従業員である薬剤師にも経営者的視点が求められます。そこから目を背けていては、いまの時代生き残ることはできません。このように考えている薬局が少ないからか、うちの会社に在宅訪問の案件が集まってきます(苦笑)。
村野 そこをもう少し具体的に教えてください。
坪田 外来で来られていた方が在宅医療に移行したケースでは、「では薬をどう受け取るか」という課題が当然発生します。薬剤を必要としない在宅医療はほとんどありませんから。第一の候補は、それまで患者さんが利用していた薬局です。担当クリニックやケアマネージャーから電話がかかってきます。「在宅訪問をお願いできますか」と。しかし現実には、それに対して「うちでは対応できません」と断る薬局があるのです。
薬局の本音は、3件以上はやりたくない!?
村野 そうした対応の背景には、薬剤師の資質のほか、会社としての受け入れ態勢、制度上の問題がありますよね。
坪田 その通りです。薬剤師の資質については先ほど申し上げましたが、会社としての受け入れ態勢と制度上の問題は密接にかかわっています。具体的に言えば、個人宅への在宅訪問は月に2件まではやりたい。地域支援体制加算の要件を満たす必要があるからです。しかし、それ以上は増やしたくないというのが大半の調剤薬局の本音だと思います。在宅訪問の実施には人件費がかかりますから。
村野 たしかに在宅訪問を1,2件行うにしても薬剤師がほぼ半日拘束されることもあります。その間、外来の対応ができなくなってしまいます。
坪田 それくらいの時間はかかりますね。しかも臨時で対応しなくてはならないケースも多いので、現場にかかる負担は決して少なくありません。実際に、夜中に電話がかかってきて急いで調剤やお届けをすることもあります。一方で、事業として黒字化させるには、個人宅であれば少なくとも月に30件程度はこなす必要があります。外来の片手間にできる分量ではありません。
村野 時間の問題もありますが、施設や個人宅への訪問を行っている時間帯に、外来を任されている薬剤師の負担も増えるので、現場ではあまり歓迎されないのも現実ですよね。
坪田 それもありますね。「外来も大変だから、届けたら早く帰ってきてほしい」と考えている同僚を置いて外に出るわけですから、丁寧にいくらでも時間をかけてというわけにはいかないというジレンマもありますね。
―― たとえば10件程度では黒字化は難しいのでしょうか。
坪田 いろいろなケースが存在しますから、絶対に無理とは言いません。たとえば、いわゆる「お届け在宅」だけであれば可能かもしれません。しかし、在宅医療において本来薬剤師が求められている役割をきちんと果たそうとすれば、まず無理だと思います。移動時間なども含めれば相応の時間がかかるためです。業務量を多くして、効率化できるところは効率化する、それを果たして初めて黒字化できます。
村野 2件と30件には大きな隔たりがあります。そこに構造的な問題があるわけですね。解決策はありますか。
坪田 外来と両立させること、さらに今後を見据えて担当する在宅訪問患者を増やそうと考えているならば、ひとつ解決策があります。在宅訪問専任の薬剤師を置くことです。
―― 次回は、在宅患者訪問薬剤管理指導専任の薬剤師の配置方法とそのメリットとは?
そして、在宅患者訪問薬剤管理指導での薬剤師の重要性とは。についてさらにお話を進めていきます。
7月13日(水)公開予定です。お楽しみに。
執筆者プロフィール

村野 賢一郎
株式会社グリーンファーマシー 代表取締役
在宅医療専門医(日本在宅医療連合学会)
麻酔科認定医(日本麻酔科学会)
早稲田大学人間科学技術院招聘研究員(環境心理学)
東京慈恵会医科大学卒。終末期癌患者等を対象とする緩和医療を志し、麻酔科、在宅医療の現場で修練。現在は東京三鷹市を中心に在宅緩和医療の現場に従事。その傍ら、2017年より、株式会社グリーンファーマシー代表取締役。薬局薬剤師の社会的貢献度向上が医療全体の質向上につながると考えて薬剤師育成など実施している。

坪田 留央依
薬剤師
株式会社バンブー 薬局事業部長
一般社団法人薬局支援協会理事
在宅訪問に注力した薬局として地域の医療機関からの在宅訪問依頼の最後の砦として、在宅で治療を継続する患者・家族を支えている。
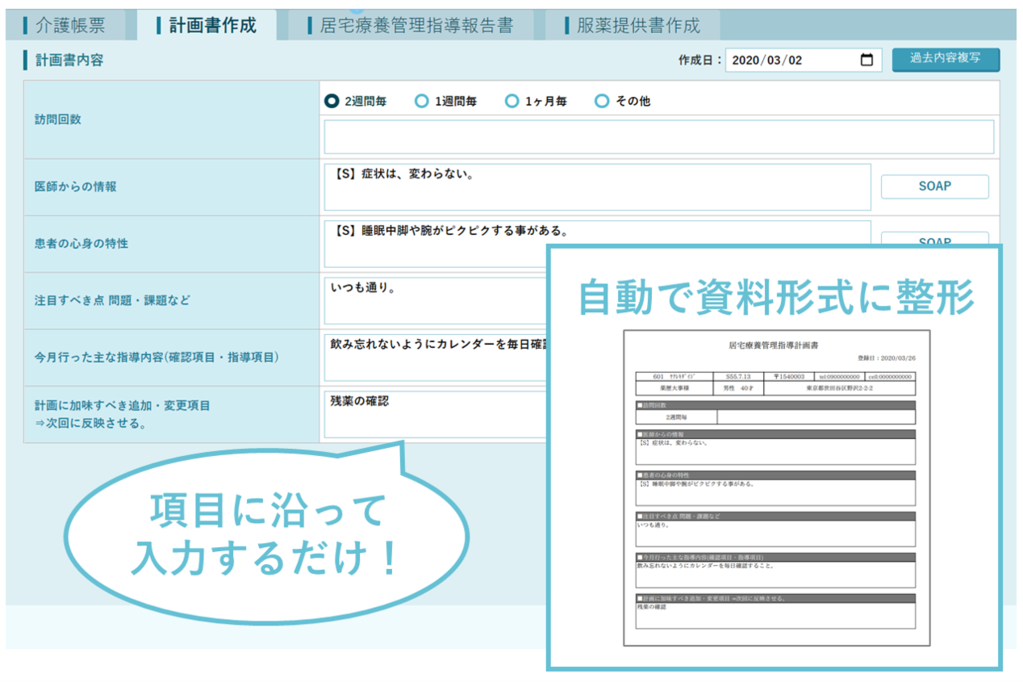
増える在宅業務も『CARADA 電子薬歴 Solamichi』なら安心サポート
『CARADA 電子薬歴 Solamichi』で作成する計画書・報告書
『CARADA 電子薬歴 Solamichi』の介護計画書や報告書の作成機能を使えば、居宅療養管理指導時に必要となる計画書や報告書を短時間で簡単に作成することができます。作成画面にて必要な情報を入力し、印刷ボタンを押すだけで、そのまま医師やケアマネージャーに提出できるフォーマットで出力できます。
薬歴についてお悩みの方は、お気軽にご相談ください
『CARADA 電子薬歴 Solamichi』の機能や導入メリットが3分で分かる!
資料請求はこちらから!
お気軽にお問い合わせください!
オンラインでのデモも実施可能です
導入事例と合わせて
弊社システムの強みや導入メリットをご紹介





